Sclerosi Multipla – Sintomi iniziali, Cause, Terapie, Aspettative di vita
Contenuti dell'articolo
Cos’è la Sclerosi Multipla
La SCLEROSI MULTIPLA (SM) è una malattia demielinizzante del sistema nervoso centrale alla cui base si riconoscono una componente di tipo autoimmune e una di tipo neurodegenerativa: le relazioni tra le due sono tutt’ora oggetto di dibattito poiché sembra che la loro entità relativa possa determinarne le peculiarità evolutive.
1. Sclerosi multipla
Epidemiologia
Ad oggi, in Italia, si stima ci siano circa 100.000 persone affette da sclerosi multipla. La malattia si manifesta più frequentemente nella donna rispetto all’uomo con un rapporto di 2 a 1. Nel 70% dei casi l’esordio della malattia avviene in età compresa tra i 20 e i 40 anni. E’ rarissima l’insorgenza prima dei 15 anni o dopo i 50 anni.
La sclerosi multipla è ereditaria? No. Non è una malattia che si trasmette geneticamente ai propri discendenti, sebbene esista una maggiore percentuale di incidenza di malattia tra i membri della stessa famiglia.

Neuropatologia
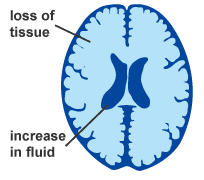
Gli elementi anatomo-patologici caratterizzanti la sclerosi multipla sono le placche di demielinizzazione, multiple, di dimensioni variabili, localizzate a livello della sostanza bianca dell’encefalo e del midollo spinale.
- Nell’encefalo, mostrano una predilezione di localizzazione per le regioni periventricolari ma possono interessare anche il centro ovale, il corpo calloso, il tronco encefalico e il cervelletto.
- Nel midollo spinale invece, le placche si localizzano a livello dei cordoni posteriori o anterolaterali.
E’ importante sottolineare che il processo di demielinizzazione interessa soltanto il sistema nervoso centrale: la mielina del sistema nervoso periferico non è intaccata.
La sclerosi multipla è caratterizzata da una disseminazione, non solo spaziale ma anche temporale delle lesioni. Le placche di demielinizzazione, infatti, compaiono in periodi differenti e la malattia progredisce con un andamento variabile. Durante la fase acuta, la placca diviene sede di attività infiammatoria con degradazione della mielina. Successivamente si ha un tentativo di riparazione con parziale rimielinizzazione della placca. Questa caratteristica spiega l’enhancement di gadolinio visibile alla RMN (risonanza magnetica nucleare) che contraddistingue le placche di demielinizzazione recenti.
2. Sclerosi Multipla SINTOMI
Quali sono i sintomi iniziali della sclerosi multipla? Il primo attacco di una sclerosi multipla può avere sintomi molto differenti perché possono essere lo specchio di una lesione di qualsiasi parte del sistema nervoso centrale. Una caratteristica comune è il loro instaurarsi nel giro di pochi giorni in modo rapidamente progressivo.
I sintomi più frequenti della sclerosi multipla (che possono essere presenti in numero e combinazioni variabili) sono:
- affaticabilità
- deficit di sensibilità
- disturbi della marcia e dell’equilibrio
- disturbi motori agli arti
- spasticità
- neurite ottica
- atrofia ottica
- oftalmoplegia internucleare
- nistagmo
- vertigini
- disartria
- disturbi vescicali
- disturbi genitali
- alterazioni cognitive

Un attacco si caratterizza per la rapida comparsa di sintomi o segni neurologici di nuova insorgenza o dal rapido peggioramento di sintomi o segni preesistenti. Il picco viene raggiunto in qualche ora o giorno dopo di che il quadro si stabilizza o inizia, nella maggior parte dei casi, una fase di regressione che può essere totale o parziale. La frequenza e l’intensità degli attacchi è molto variabile da soggetto a soggetto.
Alterazioni della sensibilità
La presenza di sensazione di intorpidimento, formicolio, pizzicore o di pelle cartonata o una riduzione della sensibilità vibratoria, del senso di posizione o della discriminazione tra due stimoli tattili ravvicinati, è indice di interessamento della via lemniscale (lemnisco mediale).
L’interessamento del midollo cervicale può manifestarsi col segno di Lhermitte che è una sensazione di scarica elettrica che percorre la colonna vertebrale e gli arti in seguito alla flessione della nuca.
Una lesione delle vie spinotalamiche si può manifestare invece con la comparsa di sensazioni dolorose, parestesie termiche o con una riduzione della sensibilità termica e dolorifica.
I disturbi possono avere una distribuzione radicolare se la placca di demielinizzazione interessa l’ingresso di una radice nervosa nel midollo spinale.
O ancora una placca che si localizzi sul decorso della radice sensitiva del nervo trigemino può determinare una nevralgia del trigemino.
Alterazioni Motorie
Se è presente un interessamento della via piramidale si può avere un deficit motorio con distribuzione più spesso paraparetica, ma anche emiparetica, con sindrome piramidale riflessa (riflessi osteotendinei aumentati, segno di Babinski).
Una localizzazione midollare può dare una quadro di paraparesi associato a disturbi sensitivi e sfinterici, soprattutto se la localizzazione del danno è a livello del midollo sacrale.
Raramente la presentazione può essere quella di una paraplegia flaccida, qualora ci sia un interessamento in forma di mielite trasversa acuta.
Infine, l’interessamento del cervelletto può determinare disturbi dell’equilibrio e della coordinazione motoria, tremore intenzionale e disartria.
Interessamento del tronco encefalico
Tutti i nervi cranici possono potenzialmente essere colpiti:
- Un danno a livello delle vie vestibolari può determinare vertigini, nistagmo e perdita dell’equilibrio.
- Una sordità improvvisa può essere causata, sebbene raramente, da un interessamento delle fibre del nervo cocleare.
- Una diplopia (visione doppia) è sintomo di danno dei nervi oculomotori.
- Un deficit dei movimenti dei globi oculari è indice di danno dei nuclei dei nervi oculomotori.
- Un danno del trigemino causa disturbi sensitivi nel suo territorio di innervaione
- Miochimie facciali e paralisi facciale di tipo periferico possono riferirsi a lesione delle fibre del nervo faciale.
- Infine, possono manifestarsi disturbi della fonazione, della deglutizione e del respiro.
Neurite ottica retrobulbare
E’ determinata dalla presenza di una placca di demielinizzazione all’interno del nervo ottico. I sintomi sono l’abbassamento rapido, nel giro di poche ore o di qualche giorno, della vista in un occhio e la presenza di uno scotoma (area di cecità) centrale. Spesso si associa dolore al movimento dell’occhio. Solitamente tale disturbo regredisce, anche se spesso solo parzialmente, nel giro di qualche settimana.
Disturbi della memoria e depressione
E’ dimostrata la presenza di alterazioni della sfera cognitiva anche precoci. Tuttavia, raramente si osservano vere e proprie forme demenziali. Segnalata, inoltre, correlazione con maggiore incidenza di disturbi dell’umore.
3. Il decorso della sclerosi multipla
La frequenza degli attacchi è variabile. Mediamente il 50% dei pazienti ha una ricaduta nell’arco dei primi due anni che seguono il primo attacco. Il 75% dei pazienti ha una ricaduta nei primi 5 anni.
Il presentarsi degli attacchi è spontaneo, ma, talvolta, la loro comparsa può essere favorita da eventi come traumi o infezioni.
Durante la gravidanza si ha una diminuzione della probabilità di avere un attacco ma si ha un aumento del rischio nei primi 3 mesi dopo il parto.
Mediamente nei pazienti affetti da sclerosi multipla, compare un disturbo della deambulazione dopo circa 10 anni di malattia.
La progressione della disabilità è tuttavia relativamente indipendente dal numero di attacchi: le forme ad evoluzione più insidiosa sono, infatti, le forme primariamente o secondariamente progressive.
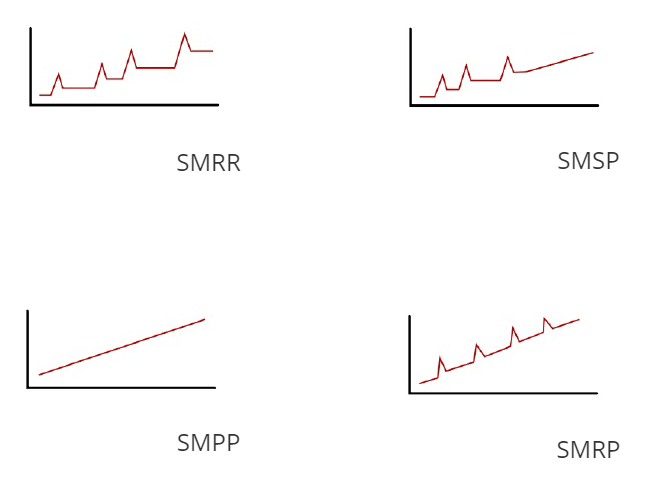
Esistono differenti modalità evolutive di malattia, classificabili come segue:
- sclerosi multipla recidivante remittente (SMRR): in questa forma gli attacchi sono separati da periodi di remissione completa o quasi completa dei sintomi.
- sclerosi multipla secondariamente progressiva (SMSP): questa fase si instaura in genere dopo circa 10 anni dall’esordio della malattia. E’ caratterizzata da un progressivo aggravamento dei sintomi al di fuori degli attacchi, che possono comunque verificarsi.
- sclerosi multipla primaria progressiva (SMPP): questa forma, che colpisce circa il 15% dei soggetti affetti da sclerosi multipla, e generalmente a un’età maggiore rispetto alla forma recidivante remittente, è caratterizzata da un andamento ingravescente progressivo fin dall’esordio.
- sclerosi multipla recidivante progressiva (SMRP): è una forma fin dall’inizio progressiva ma su cui si instaurano anche attacchi.
Forme benigne
Le forme benigne di sclerosi multiple sono caratterizzate da una lenta evoluzione, con disabilità che resta minima dopo un lungo periodo (15 anni dall’esordio).
Forme maligne
Le forme maligne sono invece caratterizzate da una rapida progressione di malattia che comporta un grave grado di disabilità nell’arco di pochi mesi.
Sclerosi multipla acuta (Variante tipo Marburg)
E’ una rara forma si sclerosi multipla a evoluzione molto rapida con formazione di aree estese di lesione della sostanza bianca degli emisferi cerebrali che assumono un aspetto psuedotumorale.
4. Diagnosi della Sclerosi Multipla
Come diagnosticare una sclerosi multipla? Quali esami eseguire?
Il sospetto di malattia viene posto, sulla base della presentazione clinica, dal medico, che potrà richiedere ulteriori accertamenti strumentali.
Un criterio diagnostico essenziale della sclerosi multipla è la presenza di una disseminazione spaziale e temporale delle lesioni. Non è quindi possibile fare diagnosi clinica di sclerosi multipla al verificarsi del primo attacco.
Alla TC le aree di demielinizzazione appaiono come ipodense.
L’esame strumentale di prima scelta, di gran lunga più sensibile, è la Risonanza Magnetica (RM) che mostra i focolai di demielinizzazione in T2 e in sequenza FLAIR. Essi appaiono come aree di segnale iperintenso, soprattutto a livello della sostanza bianca periventricolare, nel pavimento del quarto ventricolo, nei peduncoli cerebellari e nel ponte.
La risonanza magnetica permette di mettere in evidenza sia la disseminazione spaziale (presenza di aree diverse di demielinizzazione nel SNC) , sia la disseminazione temporale, in quanto, le lesioni recenti mostrano una impregnazione di mezzo di contrasto (gadolinio) per la presenza di uno stato infiammatorio con rottura della barriera (si dimostra quindi la contemporanea presenza di lesioni datate e lesioni recenti).
Potenziali Evocati: la diffusione della risonanza magnetica ne ha limitato l’utilizzo. Risultano ancora di interesse i potenziali evocati visivi (PEV) perchè consentono di dimostrare l’interessamento del nervo ottico.
Esame del liquido cefalorachidiano: in circa un terzo dei casi è possibile osservare una lieve pleiocitosi (aumento del numero di cellule) e una proteinorrachia (aumento delle proteine), alterazioni comunque non specifiche.
5. Aspettativa di vita nel paziente con sclerosi multipla
Si muore di sclerosi multipla?
La durata della vita di un paziente affetto da sclerosi multipla è ridotta tra i 7 e i 14 anni rispetto alla media della popolazione.
Mediamente dopo 10 anni di malattia compare un disturbo nella deambulazione. Dopo 15-20 anni si rende necessario l’utilizzo di un ausilio per la deambulazione.
Raramente la morte è causata da un’esacerbazione diretta della malattia. Nella maggior parte dei casi il decesso è dovuto al fatto che la disabilità neurologica espone a un maggior rischio di sviluppare complicanze mediche quali ad esempio, infezioni delle vie urinarie e altre infezioni ricorrenti, piaghe da decubito ecc.
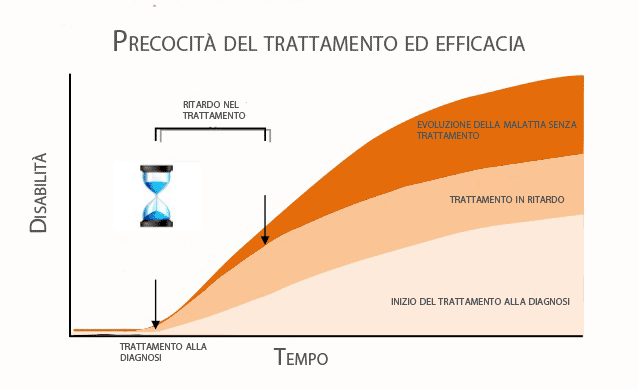
6. Trattamento della sclerosi multipla
Quali sono le possibilità di cura di questa malattia e le ultime terapie per la sclerosi multipla?
- Esiste generale consenso nell’utilizzo di corticosteoidi (metilprednisolone ev 1g per 3-5 giorni) durante le esacerbazioni della malattia, allo scopo di ridurre la durata dell’attacco, ridurre la formazione di nuove placche di demielinizzazione e ridurre l’instaurarsi di nuovi deficit.
- Nel caso di esacerbazioni gravi, non responsive alla terapia corticosteoidea, è possibile fare ricorso alla plasmaferesi.
- Trattamenti immunomodulanti con interferone B riducono la risposta infiammatoria contro il sistema nervoso centrale e sembrano efficaci nel ridurre non solo la frequenza degli attacchi ma anche la progressione di malattia con modesto effetto anche sull’entità della disabilità. Il trattamento con interferone beta può tuttavia perdere di efficacia col tempo a causa della comparsa di anticorpi neutralizzanti anti-interferone beta.
- Trattamenti immunosoppressivi quali metotrexato e azatioprina non sono registrati in Italia come terapia per la sclerosi multipla, ma sono talvolta utilizzati nelle forme ad andamento più maligno.
- In fase di studio vi sono trattamenti con anticorpi monoclonali.
7. Il trattamento riabilitativo della sclerosi multipla
La sclerosi multipla è un’entità nosologica estremamente complessa ed eterogenea, pertanto è necessario stilare un progetto riabilitativo personalizzato da paziente a paziente e avvalersi di un’equipe multidisciplinare (fisiatra, neurologo, fisioterapista, terapista occupazionale, logopedista, infermiere, psicologo ecc.).
 Lo scopo dell’intervento riabilitativo è migliorare l’autonomia dell’individuo nelle attività della vita quotidiano, riducendo la disabilità, migliorando la funzione, prevenendo l’instaurarsi di complicanze secondarie e terziarie e intraprendendo un processo educativo che incoraggi l’individuo a saper utilizzare al meglio le proprie abilità residue.
Lo scopo dell’intervento riabilitativo è migliorare l’autonomia dell’individuo nelle attività della vita quotidiano, riducendo la disabilità, migliorando la funzione, prevenendo l’instaurarsi di complicanze secondarie e terziarie e intraprendendo un processo educativo che incoraggi l’individuo a saper utilizzare al meglio le proprie abilità residue.
Storie e testimonianze sulla sclerosi multipla
Riferimenti Bibliografici
- A.J. Thompson, B.L. Banwell, F. Barkhof, W.M. Carroll, T. Coetzee, G. Comi, J. Correale, F. Fazekas, M. Filippi,
- M.S. Freedman, et al., Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria, Lancet Neurol. 17 (2) (2018) 162–173.
- American Academy of Neurology, 2015. Summary of systematic review for patients and their families: rehabilitation in multiple sclerosis. Am. Acad. Neurol. January 29, 2018.
- Charron, S., McKay, K.A., Tremlett, H., 2018. Physical activity and disability outcomes in multiple sclerosis: a systematic review (2011–2016). Mult. Scler. Relat. Disord. 20, 169–177.
- Collett, J., Meaney, A., Howells, K., Dawes, H., 2017. Acute recovery from exercise in people with multiple sclerosis: an exploratory study on the effect of exercise intensities. Disabil. Rehabil. 39 (6), 551–558.
- D. Ontaneda, A.J. Thompson, R.J. Fox, J.A. Cohen, Progressive multiple sclerosis: prospects for disease therapy, repair, and restoration of function, Lancet 389 (10076) (2017) 1357–1366.
- Edwards, T., Pilutti, L.A., 2017. The effect of exercise training in adults with multiple sclerosis with severe mobility disability: a systematic review and future research directions. Mult. Scler. Relat. Disord. 16, 31–39.
- F.D. Lublin, S.C. Reingold, J.A. Cohen, G.R. Cutter, P.S. Sorensen, A.J. Thompson, J.S. Wolinsky, L.J. Balcer, B. Banwell, F. Barkhof, et al., Defining the clinical course of multiple sclerosis: the 2013 revisions, Neurology 83 (3) (2014) 278–286.
- Haselkorn, J.D., Hughes, C., Rae-Grant, A., Henson, L.J., Bever, C.T., Lo, A.C., Brown, T.R., Kraft, G.H.,
- Getchius, T., Gronseth, G., Armstrong, M.J., Narayanaswami, P., 2015. Summary of comprehensive sytematic review: rehabilitation in multiple sclerosis. Report of the Guideline Development, Dissemination, and Implementation Subcommittee of the American Academy of Neurology. Neurology 85 (21), 1896–1903.
- L. Turner-Stokes, N. Sykes, E. Silber, G. Guideline Development, Long-term neurological conditions: management at the interface between neurology, rehabilitation and palliative care, Clin. Med. (Lond) 8 (2) (2008) 186–191.
- Kuspinar, A., Rodriguez, A.M., Mayo, N.E., 2012. The effects of clinical interventions on health-related quality of life in multiple sclerosis: a meta-analysis. Mult. Scler. 18 (12), 1686–1704.
- M. Kremenchutzky, G.P. Rice, J. Baskerville, D.M. Wingerchuk, G.C. Ebers, The natural history of multiple sclerosis: a geographically based study 9: observations on the progressive phase of the disease, Brain 129 (Pt 3) (2006) 584–594.
- M.P. Wattjes, A. Rovira, D. Miller, T.A. Yousry, M.P. Sormani, M.P. de Stefano, M. Tintore, C. Auger, C. Tur, M. Filippi, et al., Evidence-based guidelines: MAGNIMS consensus guidelines on the use of MRI in multiple sclerosis–establishing disease prognosis and monitoring patients, Nat. Rev. Neurol. 11 (10) (2015) 597–606.
- Multiple Sclerosis: Management of Multiple Sclerosis in Primary and Secondary Care. edn. London; 2014
- Sandroff, B.M., Motl, R.W., Scudder, M.R., DeLuca, J., 2016. Systematic, evidence-based review of exercise, physical activity, and physical fitness effects on cognition in persons with multiple sclerosis. Neuropsychol. Rev. 26 (3), 271–294.
- X. Montalban, Overview of European pilot study of interferon beta-Ib in primary progressive multiple sclerosis, Mult. Scler. 10 (Suppl. 1) (2004) S62; discussion 62-64.

Aida
Ottimo articolo ! Grazie !